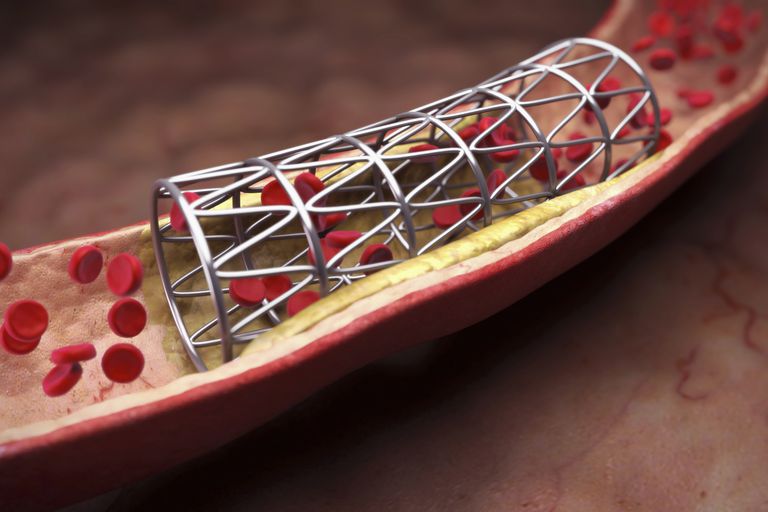
Apariția angioplastiei și a stentării a revoluționat terapia bolii coronariene. In loc de a lua o multime de medicamente pentru angina pectorala si in loc sa aiba interventii chirurgicale majore de bypass, o persoana cu placi semnificative de artera coronara poate avea procedura de cateterism in ambulatoriu in care blocajul este dilatat cu un balon (angioplastie), iar artera este apoi mentinuta deschideți cu un stent.
Stentul a devenit atat de rutina si convenabil, iar imaginile anterioare ale arterei bolnave sunt atat de izbitoare (chiar si un elev tipic de clasa a 5-a ar fi impresionat), ca beneficiile acestei proceduri sunt intuitiv evidente pentru medic si pacient. În consecință, multe, dacă nu cele mai multe practici de cardiologie au devenit aproape în întregime bazate pe stent.
O cascadă de probleme
Dar, sub suprafață, folosirea angioplastiei și a stenturilor a creat întotdeauna noi probleme, necesitând noi soluții care, în sine, creează noi probleme. Cascada de problemă – soluție – problemă – soluție – problema a mers astfel:
În primele zile, angioplastia a fost folosită singură. Placa a fost "distrusă" cu un balon, deschizând artera blocată. Dar a devenit rapid faptul că o proporție substanțială a pacienților a suferit o restenoză – renașterea țesutului, ca răspuns la trauma angioplastiei – care ar bloca treptat artera.
Stenturile (tuburi metalice expandabile) au fost dezvoltate pentru a menține artera deschisă după angioplastie și pentru a diminua restenoza. Stenturile metalice goale originale (BMS) au ajutat destul de mult (reducerea riscului de restenoză cu aproximativ jumătate), dar incidentul de restenoză a rămas suficient de mare pentru a fi supărător. Astfel s-au dezvoltat stenturi cu eliberare de medicamente (DES). Aceste DES sunt acoperite cu unul din cele câteva medicamente care inhibă creșterea țesutului și, ca urmare, problema restenozei a fost minimizată.
Dar cu utilizarea pe scară largă a DES, problema trombozei tardive a stentului a fost recunoscută. Tromboza stentului, coagularea bruscă și de obicei catastrofică a arterei coronare la locul stentului a fost întotdeauna o problemă pentru câteva săptămâni sau luni după plasarea stentului. Riscul trombozei precoce a stentului este mult diminuat prin utilizarea a două medicamente antiplachetare care inhibă coagularea (așa-numita "terapie cu anti-trombocite" sau DAPT).
Dar apoi
tardivă stent tromboză – tromboză care apar un an sau mai mult după plasarea stent – a devenit o problemă evidentă cu utilizarea pe scară largă a DES. În timp ce incidentul trombozei tardive a stentului rămâne destul de scăzut – estimat să apară la unul din 200-300 de pacienți în fiecare an după primul an – este aproape întotdeauna un eveniment catastrofal, ducând la moarte sau leziuni cardiace majore. Riscul trombozei tardive a stentului este considerat de unii experți a fi mai mare cu DES decât cu BMS, probabil pentru că medicamentul care inhibă creșterea țesutului lasă metalul stentului expus la sânge și, prin urmare, declanșează coagularea.
Citiți despre problema continuă a trombozei stentului.
- Din cauza amenințării cu tromboză târzie, se recomandă ca DAPT să fie continuat cel puțin un an după plasarea stentului. Dar noile informații care provin din studiul recent publicat DAPT (noiembrie 2014) cauzează numeroși medici să recomande continuarea DAPT timp de cel puțin 30 de luni după plasarea stentului și, eventual, pentru totdeauna.
Din păcate, DAPT în sine provoacă dificultăți substanțiale la mulți pacienți. Pacienții care iau DAPT sunt mult mai predispuși la probleme de sângerare, dintre care unele pot pune viața în pericol. Traumele semnificative (cum ar fi un accident de mașină) în timp ce luați DAPT pot transforma un prejudiciu moderat într-unul letal.
Și controlul sângerării în timpul intervenției chirurgicale la un pacient care ia DAPT este aproape imposibil – deci aproape nici un chirurg nu va opera pe un pacient care ia aceste medicamente. In acelasi timp, dovezile arata ca, daca DAPT este oprit, din orice motiv, in urma unui stent – chiar si la mai multi ani dupa ce stentul a fost plasat – exista un punct de urgenta imediat in incidentul de tromboza a stentului.
Citiți mai multe despre DAPT.
- Deci, pacienții, după ce li se administrează un stent, se pot afla într-un loc inutil. Chirurgul lor poate insista ca ei sa-si opreasca DAPT-ul pentru a-si putea scoate vezica biliara sau pentru a inlocui soldul lor, iar cardiologul lor ar putea insista ca niciodata sa nu-si opreasca DAPT-ul, din orice motiv.
Puneți întrebarea corectă
Prea mulți cardiologi încep cu "faptul" că stenturile sunt în mod evident alegerea tratamentului și apoi întrebați: "Având în vedere că este necesar un stent, cum pot optimiza rezultatul pacientului meu?" Dacă participați la orice cardiologie modernă conferinta, veti gasi diverti experti blocati in dezbateri contencioase despre optimizarea rezultatelor pacientilor dupa utilizarea stenturilor. Ar trebui să se utilizeze BMS în loc de DES? Este cea mai recentă generație de DES mai sigură decât generațiile anterioare? Ar trebui să se acorde DAPT timp de 6 luni, 12 luni, 30 de luni, pentru totdeauna? Cum rămâne cu pacienții cu stent care prezintă probleme de sângerare sau care au nevoie de intervenție chirurgicală?
Dacă sunteți un pacient cu boală coronariană și medicul dumneavoastră recomandă un stent, ar trebui să puneți semnul stop și să întrebați medicul dumneavoastră să-și reconsidere premisa. Având în vedere problemele și întrebările fără răspuns care participă la utilizarea oricărui stent, este necesar un stent? Există alte tratamente disponibile care pot fi aplicate înainte de a recurge la un stent?
Dacă aveți sindrom coronarian acut – angina instabilă sau un atac de cord – atunci medicul dumneavoastră este aproape sigur că este corect. Vă aflați într-un pericol considerabil imediat datorită unei plăci de artera coronară instabilă, iar angioplastia / stentul este foarte probabil cea mai bună abordare pentru stabilizarea stării cardiace.
Dar dacă sunteți "numai" care suferă de angină pectorală stabilă sau dacă aveți un blocaj semnificativ care nu produce niciun simptom, atunci angioplastia și stentingul nu sunt cu siguranță singura opțiune – și probabil nu este cea mai bună opțiune. Rezultatele sunt, în general, la fel de bune sau mai bune cu terapia medicală și modificările stilului de viață. Și rețineți că un stent nu este o propunere o dată și făcută; dacă primiți un stent, veți fi pe terapie medicală pe termen lung – terapie medicală foarte gravă – oricum. În plus, mulți experți pun la îndoială eficacitatea terapiei cu stent pentru angină stabilă.
Deci, trebuie să întrebați medicul dumneavoastră pentru a face un pas înapoi. Mai degraba decat sa presupunem ca un stent este raspunsul si apoi concentrându-se asupra tuturor problemelor medicale care apar imediat dupa ce un stent este folosit, medicul dumneavoastra ar trebui sa intrebe: "Avand in vedere conditia cardiaca a pacientului, starea generala de sanatate si perspective, spera și aspirațiile, care este terapia optimă pentru boala arterială coronariană? "Există de obicei o serie de opțiuni de tratament – și toate acestea ar trebui luate în considerare.
Citiți despre tratarea bolii coronariene.
- Un stent se poate dovedi a fi răspunsul corect, dar aceasta este o determinare care poate fi făcută numai după ce a fost pusă întrebarea potrivită.
Chiar ai nevoie de un stent?