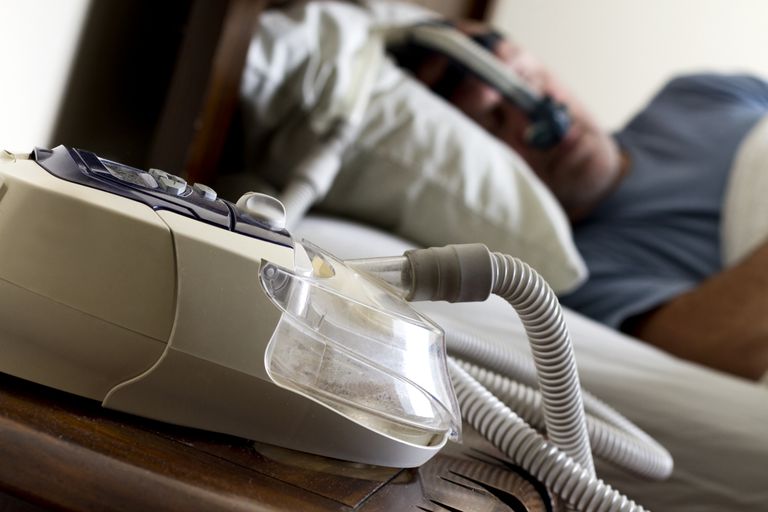
Ce înseamnă dacă medicul dumneavoastră recomandă "ventilație neinvazivă"? Cum diferă aceasta de ventilația invazivă? Când sunt indicate metode precum CPAP și BiPAP și care sunt beneficiile și riscurile tratamentului?
Ce este ventilarea neinvazivă?
Ventilația neinvazivă este o alternativă la ventilația mecanică invazivă (fiind plasată pe un ventilalor) pentru persoanele care au insuficiență respiratorie cronică sau insuficiență respiratorie și nu mai pot respira adecvat pe cont propriu.
De asemenea, cunoscut sub numele de ventilație neinvazivă de presiune neinvazivă (NIPPV), ventilația neinvazivă ajută o persoană să respire complet și ajută la menținerea unei alimentări adecvate cu oxigen a organismului.
NIPPV oferă suport ventilativ unei persoane prin căile respiratorii superioare. Îmbunătățește procesul de respirație prin furnizarea unui amestec de aer și oxigen de la un generator de flux printr-o mască facială sau nazală bine montat. Deoarece plămânii sunt, într-un fel, ținute deschise de presiunea pozitivă, este mai ușor să obțineți oxigenul în micile alveole unde are loc schimbul de oxigen și dioxid de carbon.
În termeni non-clinici, poți să-ți imaginezi alveolele ca niște baloane mici. Folosind acest suport ventilator, "baloanele" rămân ușor umflate după ce respirați, astfel încât acestea să fie mai ușor de extins cu următorul respirație. Cu alte cuvinte, este ca și cum ai umple un balon și ai grijă să nu lași tot aerul între respirație pentru a face mai ușor umplerea.
Cum se utilizează ventilația neinvazivă în BPOC
Oamenii cu boală pulmonară obstructivă cronică (COPD) sunt prescrise uneori ventilație neinvazivă, cum ar fi CPAP (presiune continuă a căilor respiratorii pozitive) sau BiPAP (presiune bilaterală a căilor respiratorii pozitive), în timpul exacerbărilor pentru ai ajuta să respire.
În mod obișnuit, asociate cu tratamentul cu apnee în somn, atât CPAP cât și BiPAP livrează oxigen sub presiune printr-o mască de țintă pentru căile respiratorii ale persoanei.
Presiunea împiedică mușchii gâtului să se prăbușească și să restricționeze fluxul de aer. Aparatele CPAP sunt setate la un singur nivel de presiune care rămâne constant pe toată noaptea, în timp ce BiPAP are două niveluri de presiune, unul pentru inhalare și unul pentru expirație.
Eficacitatea ventilației neinvazive în BPOC
O lucrare de cercetare din 2014 publicată în Lancet a constatat că NIPPV a îmbunătățit rata de supraviețuire la persoanele cu BPOC. Studiul multicentric, multinațional, randomizat, efectuat anual, a constatat că persoanele cu BPOC care au primit ventilație neinvazivă au avut un risc de deces cu 36% mai mic.
Alte studii arată că NIPPV utilizat în timpul exacerbarilor de COPD acută reduce necesitatea intubării endotraheale (ventilație mecanică invazivă) și este asociată cu o rată mai scăzută a eșecului tratamentului și o perioadă mai scurtă de ședere în spital.
În plus, un studiu din 2016 a constatat că NIPPV pe termen lung poate avea ca rezultat îmbunătățirea ganglionilor arteriali (ABG), funcția pulmonară și calitatea vieții legate de sănătate. În general, aceste îmbunătățiri au fost mult mai bune cu ventilația neinvazivă de înaltă intensitate (utilizând cea mai mare presiune inspiratorie posibilă) decât cu NIPPV cu intensitate scăzută.
Atunci când este recomandată ventilarea neinvazivă
La persoanele cu BPCO care suferă o insuficiență respiratorie hipocalcică din cauza unei exacerbări acute a BPCO, poate fi utilizată ventilarea neinvazivă a presiunii pozitive în locul intubării endotraheale la pacienții selectați. Medicul dumneavoastră vă poate recomanda NIPPV dacă aveți dispnee moderată până la severă (senzație de dificultăți de respirație), tahipnee (o rată respiratorie rapidă) și hipercarbia (un nivel ridicat de dioxid de carbon în sânge), cu un pH între 7,25 și 7,35.
Oamenii nu trebuie tratați cu NIPPV în loc de ventilație mecanică dacă sunt instabili din punct de vedere medical datorită hipotensiunii (scăderea tensiunii arteriale), sepsisului (o infecție generalizată severă care poate duce la șoc), hipoxie (deficit de oxigen în țesuturile corpul) sau alte boli sistemice care pun viața în pericol, au un status mental înrăutățitor sau se confruntă cu secreții excesive care le pun un risc mai mare de aspirație.
Spre deosebire de ventilația invazivă, care necesită monitorizarea în unitatea de terapie intensivă, ventilația neinvazivă poate fi efectuată frecvent în spitalul general, oferind personalului instruit corespunzător în utilizarea acestuia.
CPAP și BiPAP
Ambele CPAP și BiPAP livrează oxigen sub presiune printr-o mască, deși CPAP este setat la o singură măsură constantă, în timp ce BiPAP are două setări, una pentru inspirație și una pentru expirare. ◊ BiPAP este folosit mai des pentru persoanele cu BPOC deoarece este mai ușor să exhalezi împotriva unei presiuni mai scăzute. BiPAP permite, de asemenea, ajustări în timp.
Linia de fund
ventilarea neinvazivă nu este adecvată pentru fiecare persoană și nu este întotdeauna de succes. Doar medicul dumneavoastră poate determina dacă sunteți un candidat pentru ventilație neinvazivă.
Acestea fiind spuse, studiile care arată atât nevoia redusă de intubare endotraheală, cât și ratele de supraviețuire îmbunătățite pentru persoanele cu BPOC care sunt candidate la NIPPV sunt foarte încurajatoare. În plus, în ceea ce privește utilizarea pe termen lung a ventilației neinvazive cu BPOC, s-au observat recent schimbări cum ar fi o îmbunătățire a gazelor sangvine și a funcției pulmonare, precum și o mai bună calitate a vieții, în special în cazul fluxurilor mari de NIPPV.
Desigur, ventilația non-invazivă este doar o măsură în îmbunătățirea calității vieții și a supraviețuirii cu BPOC severă. Asigurați-vă că vă educați pe sfaturi suplimentare pentru menținerea funcției pulmonare cu stadiul III BPOC.